こんな お悩み ありませんか?







股関節とは?
股関節は、骨盤と太ももの骨をつなぐ関節で、体の中でもっとも大きな関節のひとつです。
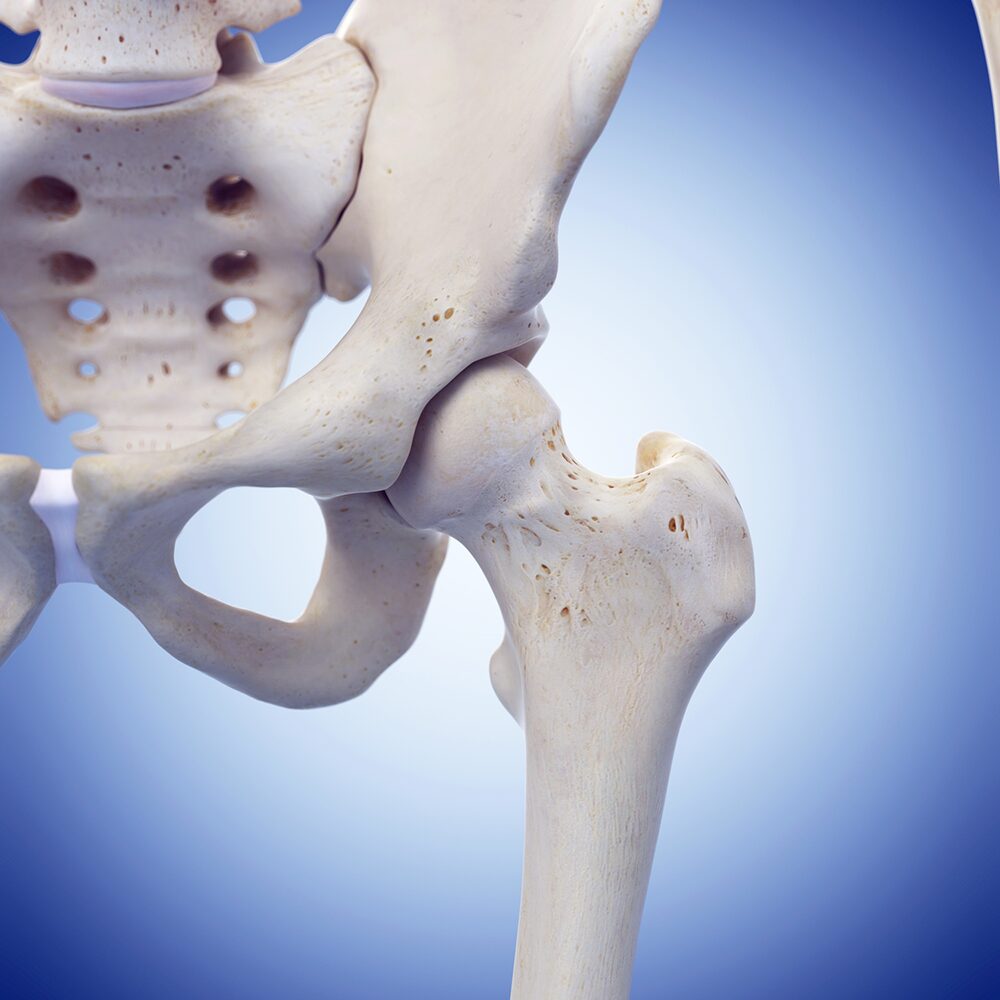
歩く・立つ・座るといった日常の動きを支える重要な役割を担っており、上半身の重さを支えながらスムーズな動作を可能にしています。
股関節の痛みの主な原因
股関節の痛みの裏には、以下のような病気が隠れていることがあります。
変形性股関節症
へんけいせいこかんせつしょう
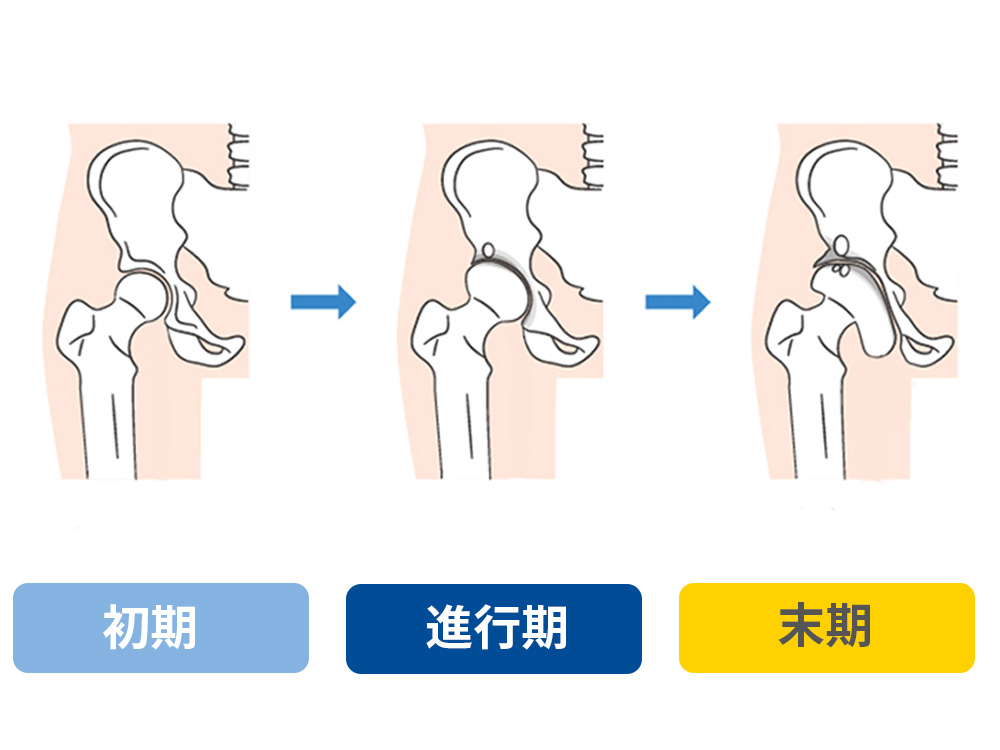
加齢や寛骨臼形成不全などが主な原因で、股関節の軟骨がすり減り、骨同士がぶつかることで痛みや動かしにくさが生じる疾患です。中高年の女性に多く見られ、「歩く」「立ち上がる」「階段を上る」など、日常の動作が徐々につらくなっていきます。
寛骨臼形成不全
かんこつきゅうけいせいふぜん
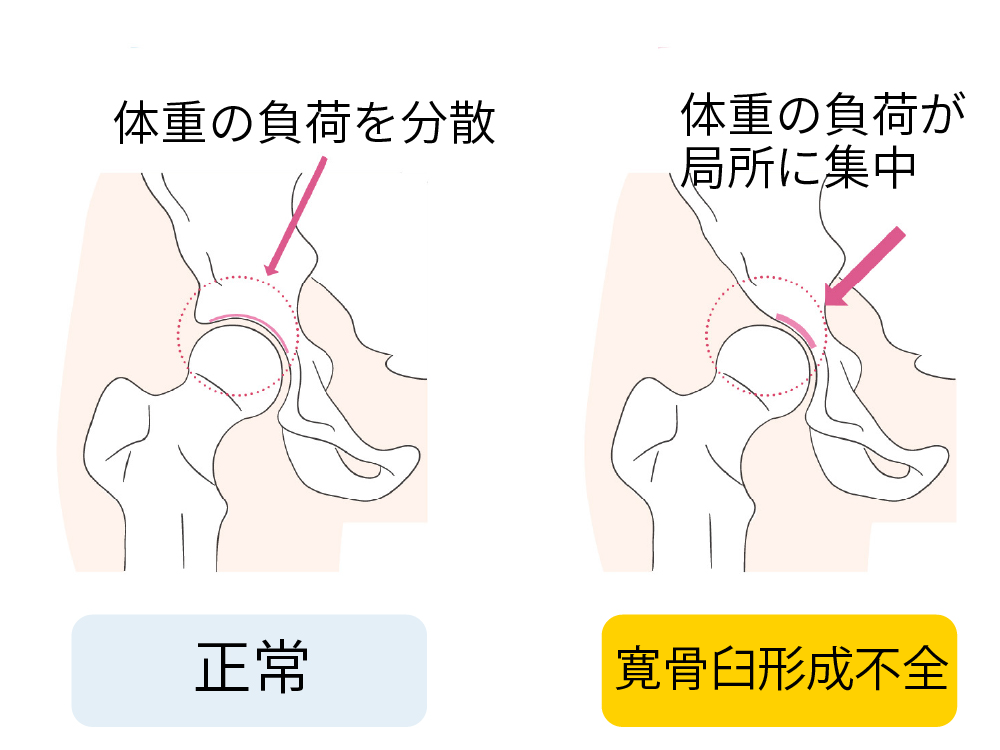
股関節の受け皿(寛骨臼)が浅く、生まれつき関節を十分に覆えていない状態を指します。そのため股関節に負担がかかりやすく、将来的に変形性股関節症へ進行することがあります。
大腿骨頭壊死症
だいたいこっとうえししょう

股関節の骨に血流が届かなくなり、骨の一部が壊れてしまう病気です。進行すると骨がつぶれ、強い痛みや可動域の制限が出ます。原因不明なこともありますが、ステロイド薬や多量の飲酒が関係することもあります。
股関節唇損傷
こかんせつしんそんしょう
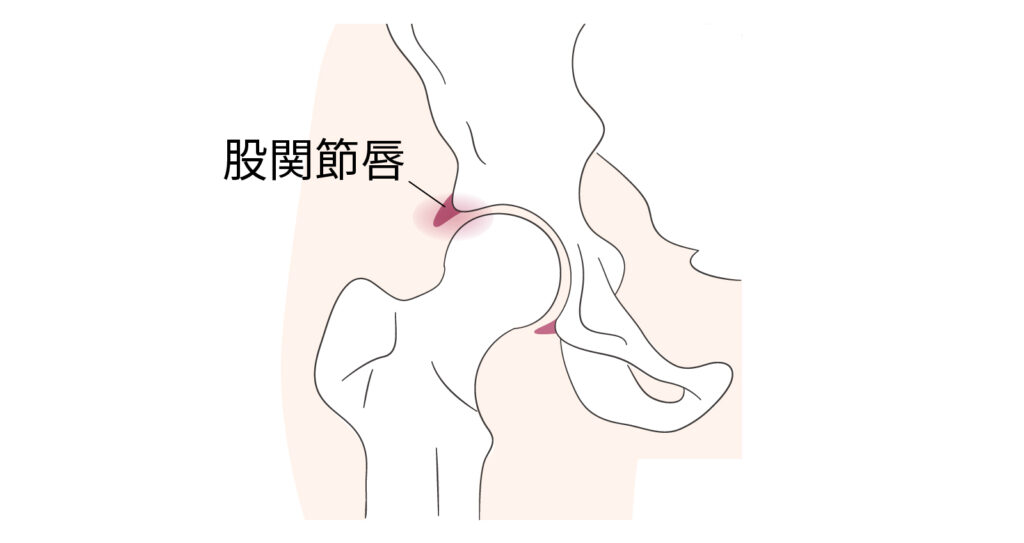
股関節の受け皿(寛骨臼)の縁にある、くちびる状の軟骨組織「関節唇」が傷つく病気で、主な原因は成長期に生じる大腿骨の変形(カム変形)です。股関節を繰り返し曲げる動作で負荷がかかり、痛みや引っかかり感、可動域の制限が現れます。進行すると変形性股関節症に至ることもあります。
股関節疾患の治療法
股関節疾患の治療法には、大きく分けて「保存療法」と「手術療法」があります。症状の程度や日常生活への影響に応じて、最適な治療法を選ぶことが大切です。
保存療法
痛み止めの内服や関節注射、運動療法(リハビリ)などで痛みの軽減を目指す治療法です。症状が軽度な場合や、日常生活に大きな支障がない場合に行われます。
股関節治療の主な保存療法
- 薬物療法
痛み止めや消炎鎮痛薬を使用し、日常生活での痛みを和らげます。 - 関節注射
必要に応じてヒアルロン酸注射やステロイド注射で炎症や痛みを軽減します。 - 運動療法(リハビリ)
股関節周囲の筋力を維持・強化し、関節への負担を減らす運動を行います。 - 生活指導
歩き方の工夫や椅子・靴などの生活環境の調整で症状の悪化を防ぎます。
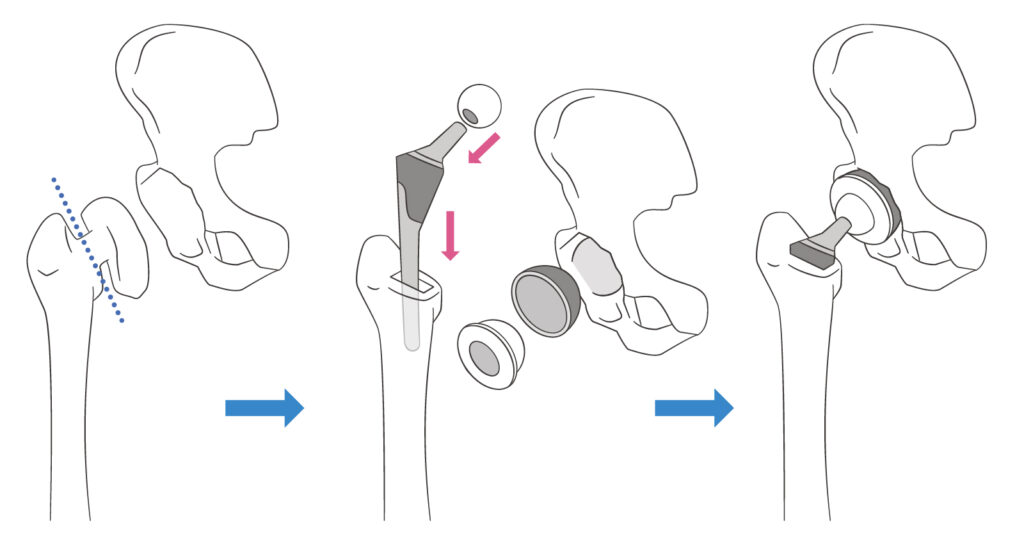
人工股関節置換術とは?
変形性股関節症などの疾患により、股関節が変形・摩耗し強い痛みがある場合に行われる手術です。
傷んだ関節を人工関節に置き換えることで、痛みが解消され、スムーズな動作を取り戻すことを目的とします。
手術の対象となる方
以下のような症状がある方は、手術の適応となる可能性があります。
- 歩行や階段の上り下りが困難な方
- 痛みで外出や趣味を諦めている方
- 薬やリハビリでは改善しない方
- 関節に明らかな変形が見られる方
📌 医師による診察・画像検査(X線、CT、MRI)を行い、手術の必要性を慎重に判断します。体力があれば年齢に制限はなく、80〜90代の方でも手術をお受けいただくことが可能です。
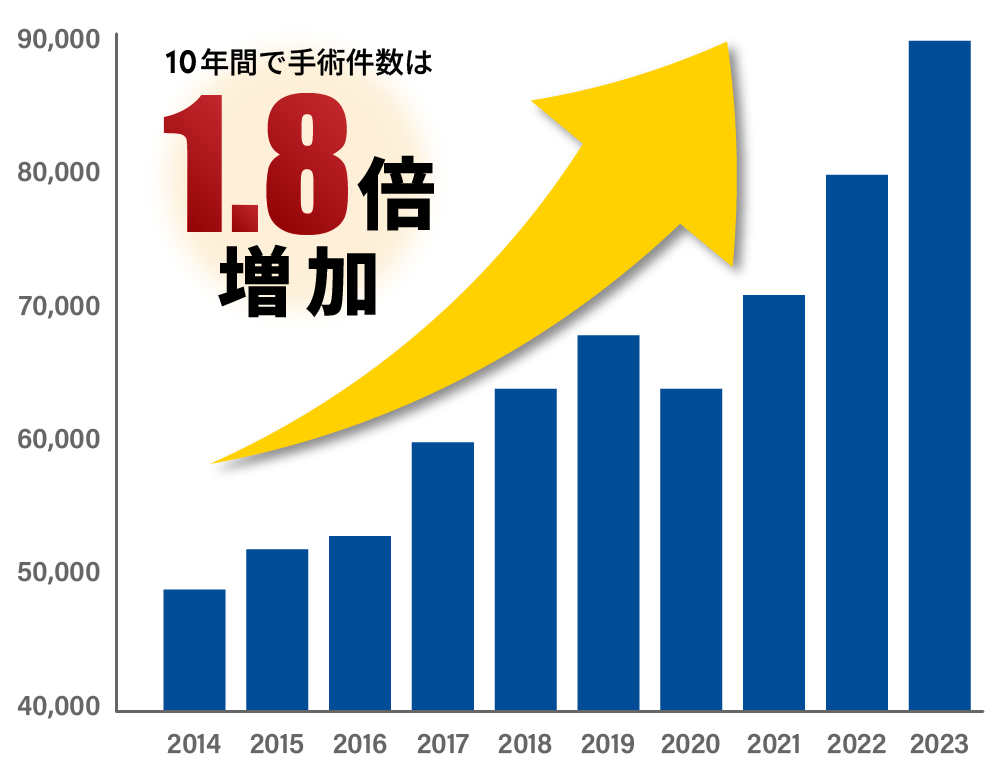
手術件数は年々増加しています
日本では、2014年からの10年間で人工股関節置換術の件数が年間4万件以上増加しました。
高齢者や女性を中心に、年々多くの方がこの手術を選択しています。

- 人工股関節置換術の認知度の向上
- 手術技術・人工関節素材の進歩
- 高齢化の進展
これらの理由により、人工股関節置換術は今や社会的にも一般的な治療法として定着しています。
当院の手術実績
当院では、開院からの5年間で500件以上の人工股関節置換術を行ってきました。
| 症例 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 累計 | |
| 股関節 | 人工股関節置換術 | 21 | 58 | 115 | 172 | 175 | 541 |
| (内、両側同時人工股関節置換術) | 6 | 24 | 34 | 76 | 66 | 206 | |
| 人工股関節再置換術 | – | 1 | 2 | 1 | 0 | 4 | |
| 合計 | 23 | 59 | 117 | 173 | 175 | 545 | |

股関節治療
3つのメリット

痛みからの解放

変形や摩耗によって生じていた股関節の痛みを取り除き、動くたびに感じていた苦痛を和らげます。 長年悩まされてきた症状から解放され、快適な毎日を取り戻すことができます。

行動範囲が広がり、
やりたいことに挑戦できる

股関節の可動域や筋力が改善することで、「歩く」「立つ」「座る」といった日常動作がスムーズに。 買い物、旅行、趣味など、これまであきらめていたことにも前向きに取り組めるようになります。

介助から卒業
“自分らしさ”を取り戻す

痛みのせいで頼らざるを得なかった介助や支援が、術後には不要になるケースもあります。 将来的な寝たきりや要介護のリスクを減らし、自分の力で暮らせる安心と自信を手に入れましょう。
当院が選ばれる
3つの理由

股関節の
プロフェッショナル
当院の医師は股関節治療に豊富な経験と高い技術を持つ専門家です。人工股関節置換術では、筋肉を切らない最小侵襲手術(MIS)を採用し、傷口が小さく痛みも少ないため、患者さまの身体的負担を大幅に軽減します。

診察・手術・リハビリ
まで一貫サポート

診察では患者さま一人ひとりに合わせた最適な治療をご提案します。手術を選ばれた場合も、入院・手術・リハビリ、さらに退院後のアフターケアまで、私たちが責任を持って一貫してサポートいたします。

当日に診断、結果報告

当院は透視機能付きレントゲン、CT、MRI、運動器超音波など最新の検査機器を完備。来院当日に精密検査を行い、原因を迅速かつ正確に特定します。検査後は専門医が丁寧に説明し、最適な治療方針をご提案します。
クリニック紹介
千葉白井病院人工関節センターは、千葉白井病院内にあります。
膝や股関節の痛みに悩む方へ専門的な治療を提供しています。
手術からリハビリまで一貫した体制を整え、安心して日常生活へ復帰できるようサポートしています。

スタッフが笑顔でお出迎え
対話できる診察室
100床の病院


医師紹介
横浜町田関節脊椎病院 医師
藤田 貴也
ふじた よしなり

対応疾患
- 股関節:変形性股関節症、大腿骨頭壊死症など
手術方法
- 人工股関節置換術
- 側臥位の前側方筋間進入(OCM)
- 最小侵襲手術(MIS法)
略歴
| 1987年 | 私立灘高等学校卒業 |
| 1995年 | 慶應義塾大学医学部卒業 |
| 1995年 | 慶應義塾大学医学部整形外科学教室入局 |
| 2006年 | 慶應義塾大学整形外科股関節班スタッフ就任 |
| 2009年 | 慶應義塾大学整形外科股関班チーフ就任 |
| 2012年 | 独立行政法人国立病院機構東京医療センター入職 |
| 2019年 | 東京医療センター 人工関節センター長就任 |
資格
- 医学博士
- 日本整形外科学会認定整形外科専門医
- 日本関節病学会認定医
- 人工関節認定医
所属学会
- 日本整形外科学会
- 日本股関節学会
- 日本人工関節学会 (評議員)
- 日本小児整形外科学会
- 関東整形災害外科
- 日本関節病学会(評議員)
- 東日本整形災害外科
- 関東股関節懇話会(世話人)
- Hip Forum(世話人)
所属医療機関
- 独立行政法人国立病院機構 東京医療センター 人工関節センター長/整形外科医長
- 横浜町田関節脊椎病院 非常勤医師
横浜町田関節脊椎病院 医師
佐野 圭
さの けい

対応疾患
- 股関節:変形性股関節症、大腿骨頭壊死症など
- その他:骨粗鬆症
手術方法
- 人工股関節置換術 前方アプローチ(DAA)
- 最小侵襲手術(MIS法)
略歴
| 2012年 | 山梨大学医学部医学科卒業 |
| 2021年 | 順天堂大学 大学院医学研究科卒業 |
資格
- 医学博士
- 日本整形外科学会認定整形外科専門医
- 日本スポーツ協会公認スポーツドクター
- 日本人工関節学会認定医
所属学会
- 日本整形外科学会
- 日本スポーツ協会
- 日本人工関節学会
所属医療機関
- 順天堂大学医学部附属浦安病院 整形外科医
- 横浜町田関節脊椎病院 非常勤医師
診察スケジュール
初診の流れ
WEBまたは電話にて事前に予約をお取りください。

担当の専門医が丁寧に診察をおこないます。

必要に応じて、CT、MRIなどの検査を実施します。
初診の当日もしくは検査結果が出揃った段階で、担当の専門医から患者さまに最適な治療法を幅広く提案します。
※検査結果のご説明は当日中にできない場合もございます。あらかじめご了承ください。

治療の適応があり、ご同意いただけた場合には次回以降の診察スケジュールをご確認いただきます。もちろん家に帰ってからご検討いただくことも可能です。

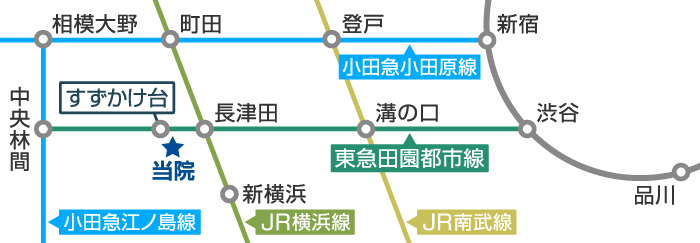
アクセス・地図
| 名称 | 横浜町田関節脊椎病院 |
| 所在地 | 東京都町田市南つくし野3-1-2 |
| 電話番号 | 042-812-2110 ※受付時間:9:00~17:00(祝日、年末年始を除く) |
電車でお越しの方
- 東急田園都市線
すずかけ台駅から徒歩7分
バスでお越しの方
- 神奈川中央交通バス
「すずかけ台駅」停留所より徒歩7分
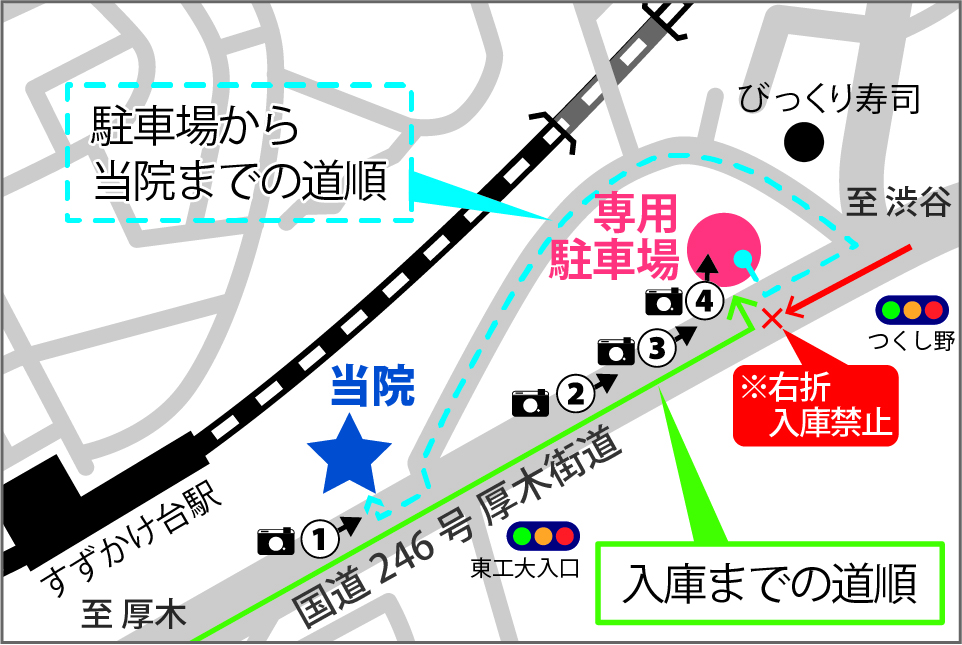
駅からの道順
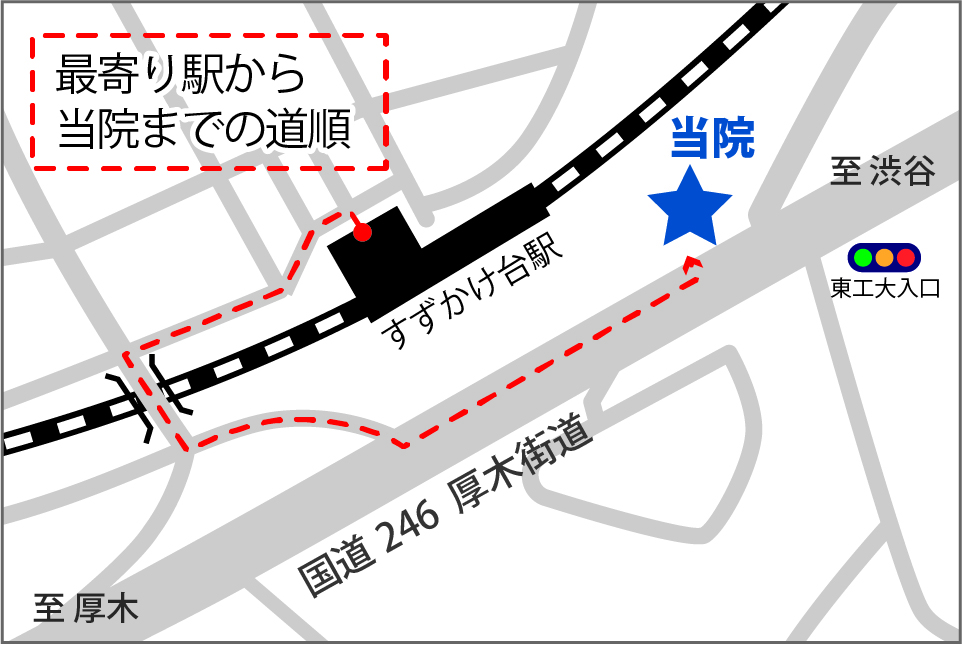
お車でお越しの方
- 東名高速道路 横浜町田ICより4分
- R246 東名入口より2分
駐車場案内
*駐車場から当院までは、青点線の遊歩道をご利用ください。
駐車場内のオレンジ枠は有料になります。白枠内に駐車してください。

タクシーでお越しの方
- 東急田園都市線「すずかけ台駅」
タクシー配車サービスをご利用ください - 東急田園都市線「南町田グランベリーパーク駅」
北口タクシー乗り場よりご乗車ください
| 飛鳥交通 | 0570-075-770 |
| 神奈中タクシー | 042-799-6554 |
よくある質問
手術以外の治療方法はありますか?
はい。股関節の状態によっては、リハビリやお薬、関節注射などの保存療法で症状を和らげられる場合があります。
当院では、手術の必要性を無理に勧めることはなく、まずは現在の状態を正確に把握し、最適な治療法を一緒に考えます。
手術をするかどうか迷っています。相談だけでもできますか?
もちろん可能です。多くの方が初めは「本当に手術が必要なのか」と迷われます。
当院では、手術が必要なケース・不要なケースの見極めを丁寧に行い、保存療法を含めた複数の選択肢をご提案いたします。
他院で「手術が必要」と言われましたが、不安です。
状態によっては、すぐに手術を行わなくても良い場合もあります。
セカンドオピニオンとして、今の状態を確認し、手術以外の方法で改善が見込めるかどうかも含めてご説明いたします。
手術のリスクについて教えてください。
当院では最先端の技術と豊富な実績で、安全性と成功率の向上に努めています。
合併症などの具体的なリスクは手術説明の際に詳しくご説明いたします。
高齢者でも手術を受けられますか?
年齢だけで手術の可否を判断することはございません。
手術が可能であるかの判断は全身の状態を確認したうえで専門医が決定いたします。
年齢で手術をあきらめている方はお気兼ねなくご相談ください。
費用はどれくらいかかりますか? 保険は適用されますか?
治療内容により異なりますが、多くの治療は保険適用となります。
また、人工股関節置換術は高額療養費制度※の対象となるため、自己負担額を大きく軽減することが可能です。
詳しい費用については、診察時にご案内いたしますのでご安心ください。
※高額療養費制度とは?
高額療養費制度は、医療費の自己負担が高額になった際に、その超過分を国などが補助してくれる制度です。経済的な負担を軽減するための仕組みで、多くの方が利用されています。
入院やリハビリはどのくらい必要ですか?
手術後の入院期間は、患者さんの希望や年齢に応じて調整しています。
・50代前後で早期退院を希望される方:MIS(最小侵襲手術)なら10日前後で退院可能
・高齢者の方:希望に応じて1か月前後の入院で、十分なリハビリを行えます
手術翌日からリハビリを開始し、退院時には歩行が可能な状態を目指します。
手術後にスポーツ復帰は可能ですか?
登山・卓球・テニス・ゴルフ・ダンスなどを再開している患者様も多くいらっしゃいます。スポーツ開始の時期は、術後の経過を見て主治医と相談してください。
手術にリスクはありますか?
主なリスクは「脱臼」です。整復が必要になる場合や、再手術となることもあります。人工関節のゆるみや感染のリスクもありますが、いずれも再手術や処置が可能です。
他の病院で手術を断られた場合でも対応可能ですか?
はい、当院では他院で難しいとされた症例も数多く手がけています。
セカンドオピニオンも受け付けていますので、ぜひご相談ください。